Casos complejos con lentes progresivos
A propósito de Protocolo clínico para la adaptación de lentes progresivos en casos complejos.
Dr. Marco Aurelio Torres Segura
2/17/20269 min leer
La adaptación de lentes progresivos en pacientes con condiciones clínicas complejas continúa siendo uno de los mayores desafíos en la práctica optométrica y en la anteojería clínica avanzada.
El fracaso en la adaptación suele asociarse no al diseño progresivo en sí, sino a una evaluación incompleta del paciente, una selección inadecuada del diseño, errores en la toma de medidas y en el ajuste de la montura.
El presente artículo propone un protocolo clínico sistematizado, basado en la evidencia y en la experiencia clínica, que permite optimizar la adaptación de lentes progresivos en casos complejos, reduciendo la tasa de no adaptación y mejorando el confort visual y binocular del paciente.
Los lentes progresivos han evolucionado significativamente gracias a la tecnología free-form y a los diseños personalizados. Sin embargo, a pesar de estos avances, los índices de no adaptación siguen siendo clínicamente relevantes, especialmente en pacientes con ametropías elevadas, alteraciones binoculares, anisometropías, uso de prismas o antecedentes de fracaso en la tolerancia.
La literatura coincide en que los casos complejos requieren un abordaje clínico diferente, donde la selección del diseño progresivo debe estar subordinada a una evaluación refractiva, binocular y postural exhaustiva.
Definición de caso complejo en lentes progresivos
Se considera caso complejo aquel paciente présbita que presenta uno o más de los siguientes factores:
Ametropías altas (≥ ±5.00 D)
Astigmatismo elevado u oblicuo
Anisometropía ≥ 2.00 D
Uso o necesidad de prismas
Alteraciones de la visión binocular (forias descompensadas, reservas vergenciales reducidas)
Historia de no adaptación a progresivos
Demandas visuales específicas (uso intensivo de visión intermedia, trabajo de precisión)
Parámetros faciales y posturales no estándar.
METODOLOGÍA CLÍNICA: PROTOCOLO DE ADAPTACIÓN
Fase 1. Evaluación clínica avanzada
En casos complejos, la refracción debe realizarse bajo condiciones estrictamente controladas, priorizando la refracción binocular balanceada. Se recomienda especial atención al ajuste del eje cilíndrico en valores superiores a 1.50 D y evitar la sobre corrección de la adición. En pacientes complejos, una adición ligeramente conservadora suele generar mejores resultados adaptativos que una adición excesiva.
La evaluación binocular no es opcional en la adaptación de progresivos complejos. Debe incluir:
Cover test en visión lejana y próxima
Punto próximo de convergencia
Reservas fusiónales positivas y negativas
Dominancia ocular
Evaluación de disparidad de fijación, cuando esté disponible
El uso de diseños progresivos estándar sin una intervención adicional no son indicados enpresencia de forias no compensadas o reservas insuficientes.
Fase 2. Análisis postural y hábitos visuales
Es fundamental evaluar:
Postura cefálica habitual
Distancia real de trabajo
Altura y tipo de pantallas
Predominio de movimientos oculares o cefálicos
En muchos pacientes, la visión intermedia representa la principal zona funcional, incluso más que la visión próxima.
Fase 3. Selección del diseño progresivo
La selección del diseño debe basarse en criterios clínicos y no comerciales. En casos complejos se recomienda:
Diseños individualizados free-form
Corredores largos (≥ 14–16 mm)
Diseños suaves con campos estables
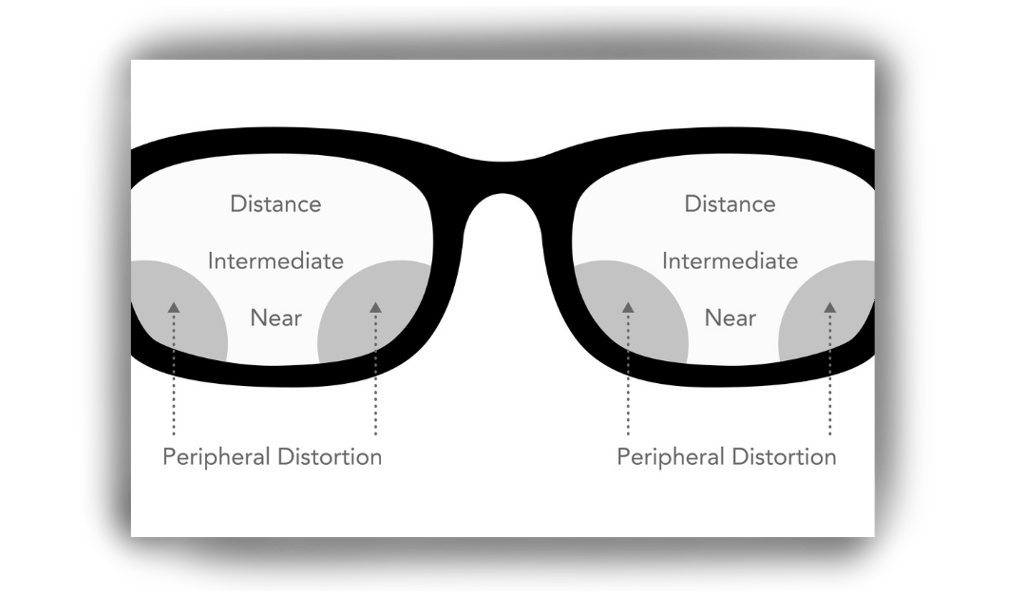
Control específico de aberraciones periféricas
A mayor complejidad clínica, mayor debe ser el nivel de personalización del diseño progresivo.
Fase 4. Toma de medidas clínicas
La precisión en la toma de medidas es crítica para el éxito de laadaptación. Las medidas obligatorias incluyen:
Distancia naso pupilar monocular en VL y VP
Altura pupilar monocular
Distancia vértice real
Ángulo pantoscópico
Ángulo de curvatura facial (wrap) o de aparetura
Todas las medidas deben realizarse con la montura previamente ajustada en su posición final de uso.
Fase 5. Estrategias específicas según el tipo de complejidad
En ametropías altas; se recomienda el uso de diseños individualizados que minimicen aberraciones periféricas y controlen efectos prismáticos no deseados.
En anisometropías; se debe evaluar el riesgo de aniseiconia. En algunos casos, es necesario recurrir a diseños con compensación binocular o prismas de equilibrio.
Los prismas deben integrarse desde la prescripción inicial del progresivo. Su combinación con canales cortos incrementa significativamente el riesgo de no adaptación.
En pacientes que no se adaptan fácilmente el abordaje debe centrarse en:
Revisión exhaustiva de la refracción
Reducción de la adición
Uso de corredores más largos
Diseño progresivo más suave
Educación visual del paciente
La entrega, educación y seguimiento del paciente es un factor determinante del éxito. Deben explicarse claramente:
El periodo normal de adaptación (7–21 días)
La necesidad de movimientos cefálicos
Las limitaciones ópticas del progresivo
Se recomienda un primer control entre 7 y 10 días posteriores a la entrega, evaluando síntomas específicos y realizando ajustes de la montura o de la prescripción si fuese necesario.
CASOS CLÍNICOS EN LA ADAPTACIÓN DE LENTES PROGRESIVOS COMPLEJOS.
Caso clínico 1
Paciente masculino de 56 años de edad y ocupación Arquitecto (uso intensivo de visión intermedia y pantallas) , quien consulta por sensación de mareo, inestabilidad visual de lejos , malaa.v. de cerca y fatiga ocular persistente tras el uso de lentes progresivos, principalmente en visión intermedia.
Evaluación clínica
Refracción subjetiva (VL):
OD: +0.75 −1.25 × 180 add +2.50 D
OI: +1.00 −1.00 × 175 add + 2.50 D
Evaluación binocular:
Cover test VL: Exoforia 6 Δ
Cover test VP: Exoforia 10 Δ
Reservas fusiónales positivas en VP reducidas (no cumple criterio de Sheard)
Dominancia ocular: OD
Análisis del caso
El paciente presenta una exoforia próxima no compensada, combinada con una adición elevada, lo que incrementa la demanda vergencial en la zona intermedia del progresivo, provocando el fracaso en la adaptación.
Diagnóstico: Exofória descompensada para adaptación de lentes progresivos
Intervención clínica
Reducción de la adición a +2.00 D
Prescripción de 2 Δ base-in en VP
Selección de progresivo free-form con corredor largo (16 mm) y diseño suave
Ajuste riguroso del armazón antes de la toma de medidas.
Resultado a los 10 días.
Desaparición de mareos
Mejora significativa del confort en visión intermedia
Uso continuo de los lentes durante más de 8 horas diarias
Conclusión clínica
La corrección binocular adecuada y el control de la adición fueron determinantes para la adaptación exitosa.
Caso clínico 2
Paciente femenino de 62 años de edad, docente universitario quien consulta por sensación de “suelo inclinado” y dificultad para caminar con lentes progresivos nuevos.
Evaluación clínica
Refracción (VL):
OD: −1.00 −0.50 × 90
OI: −4.00 −0.75 × 85
Evaluación binocular:
Cover test VL y VP: ortoforia
Buena estereopsis
Análisis del caso
La anisometropía (3.00 dpt esféricas) genera diferencias significativas de magnificación retinal (aniseiconia funcional), aumentada por un diseño progresivo estándar no compensado.
Diagnóstico:
Anisometropíacon síntomas de distorsión espacial durante el uso de lentes progresivos
Intervención clínica
Selección de diseño progresivo personalizado con control de magnificación. (Curva base, espesor)
Optimización de distancia vértice (reducción en OI)
Uso de corredor largo para mayor estabilidad periférica
Educación específica sobre adaptación postural inicial
Resultado a los 15 días. Primer control
Satisfacción en la adaptación
Desaparición de la distorsión espacial
Alta satisfacción subjetiva reportada al caminar.
Conclusión clínica
En anisometropías moderadas-altas, la gestión de la magnificación es tan importante como la potencia refractivaasí como el diseño y tipo de talla personalizado.
Caso clínico 3
Paciente femenino con 48 años de edad y profesión ingeniera de sistemas, quien consulta por presentar fatiga visual y reducción del rendimiento laboral con lentes progresivos.
Evaluación clínica
Refracción (VL):
OD: −6.50 −1.00 × 170 add +1.75
OI: −6.75 −1.25 × 165 add + 1.75
Análisis del caso
La combinación de ametropía alta y uso intensivo de visión intermedia genera aberraciones periféricas significativas, especialmente con un diseño estándar.
Diagnostico:
Ametropía alta y uso intensivo de visión intermedia con lentes progresivos de diseño convencional .
Intervención clínica
Progresivo con talla free-form personalizado
Optimización de pantoscopio (10°) y de apertura (5°)
Énfasis en zona intermedia ampliada
Material de alto índice con control de espesores
Resultado a los 7 dias en su primer control
Mejora del confort visual
Incremento del tiempo de trabajo sin síntomas
Adaptación completa
Conclusión clínica
La personalización geométrica del lente es crítica en ametropías altas funcionalmente exigentes.
Caso clínico 4
Paciente de sexo femenino con 60 años de edad y antecedentes de diplopía intermitente en VP
Evaluación clínica
Refracción (VL):
OD: +2.00 −0.75 × 90 add +2.50
OI: +2.25 −1.00 × 95 add +2.50
Evaluación binocular:
Endoforia VP: 8 Δ
Reservas fusionales negativas reducidas.
Diagnostico:
Diplopía
Intervención clínica
Prescripción de 3 Δ base-inferior en VP
Diseño progresivo con corredor largo
Integración del prisma desde el diseño inicial
Control estricto de alturas y centrados.
Resultado
Eliminación de diplopía
Estabilidad binocular sostenida
Muy buena tolerancia y adaptación
Conclusión clínica
La integración temprana y correcta del prisma es esencial para el éxito en progresivos complejos.
DISCUSIÓN GENERAL DE LOS CASOS
Los casos presentados refuerzan que elfracaso en la adaptación de lentes progresivos complejos rara vez depende del lente por sí solo, sino de la interacción entre refracción, binocularidad, diseño, mediciones y educación del paciente.
CONCLUSIÓN DE LA SERIE CLÍNICA
La aplicación sistemática de protocolos clínicos estructurados permite transformar casos considerados “no adaptables” en adaptaciones exitosas, elevando el nivel de la práctica optométrica y reduciendo la insatisfacción del paciente.
La adaptación de lentes progresivos en casos complejos continúa representando un desafío clínico significativo, incluso en la era de los diseños personalizados y la talla free-form . Los casos clínicos presentados confirman que elfracaso en la adaptación raramente se debe a un único factor, sino a la interacción de variables refractivas, binocularidad, diseño óptico, parámetros de montaje y comportamiento visual del usuario.
La refracción y la adición son factores críticos ya que la sobre corrección de la adición es una de las principales causas de no adaptación, especialmente en pacientes con necesidades visuales intermedias elevadas ya que incrementan las demandas vergenciales y reducen la tolerancia binocular en la zona intermedia del progresivos.
Además las pequeñas variaciones en la adición (±0.25 D) pueden generar cambios significativos en la percepción espacial y el confort visual en usuarios sensibles, particularmente en no adaptadores previas.
Los lentes progresivos imponen una carga binocular adicional, debido a la distribución asimétrica de aberraciones periféricas y a la variación continua de potencia. Las forias descompensadas y las reservas fusionales reducidas constituyen factores de riesgo claros para la no adaptación.
Los Casos clínicos 1 y 4 ilustran cómo la corrección prismática integrada y la selección de diseños estables pueden restaurar el equilibrio binocular, demostrado que la incorporación de prismas en progresivos, cuando está correctamente calculada y diseñada, no compromete la adaptación y puede mejorar significativamente la estabilidad binocular en visión próxima.
La anisometropía y la aniseiconiason un factor importante como causa de síntomas adaptativos adversos, particularmente en lentes progresivos. Diferencias de magnificación retinal superiores al 3–5% pueden generar distorsión espacial, alteraciones en la percepción del suelo y dificultad en la locomoción. La evidencia respalda el uso de diseños personalizados con control de magnificación y optimización de la distancia vértice como estrategias efectivas para mitigar estos efectos.
En pacientes con ametropías elevadas, las aberraciones periféricas y los efectos prismáticos inducidos aumentan significativamente en lentes progresivos convencionales. La personalización geométrica del lente, basado en parámetros reales de uso, reduce de manera significativa estas aberraciones. Además de la optimización del pantoscopio, la curvatura facial y la distancia vértice, junto con un diseño free-form (CASO 3) mejora la tolerancia visual y reduce la fatiga ocular en usuarios con altas demandas intermedias.
Es vital el ajuste de la montura y las medidas personalizadas, pues los errores en la toma de medidas y en el ajuste de la montura son responsables de un alto porcentaje de no adaptaciones. Muchos de los problemas adaptativos están relacionados con alturas incorrectas, descentramientos o discrepancias entre los parámetros teóricos y reales de uso.
Los casos presentados refuerzan la necesidad de considerar el sistema lente–montura –usuario como una unidad óptica funcional, donde las medidas dinámicas son tan relevantes como la prescripción refractiva.
Y finalmente la educación del paciente es un factor modulador clave del éxito en la adaptación. Los pacientes correctamente informados sobre el proceso de adaptación y las limitaciones inherentes del progresivo presentan tasas de éxito significativamente mayores, incluso en casos clínicamente complejos.
CONCLUSIÓN DE LA DISCUSIÓN
La evidencia científica respalda que la adaptación exitosa de lentes progresivos en casos complejos depende de un abordaje clínico integral, en el que la refracción precisa, la evaluación binocular, la selección adecuada del diseño, la personalización geométrica y la educación del paciente actúan de forma sinérgica. Los casos documentados confirman que la aplicación sistemática de protocolos clínicos reduce de manera significativa la tasa de no adaptación y mejora el desempeño visual funcional.




Marco Aurelio Torres Segura, OD.
Coordinador Académico CAMPLUS
Director científico Laboratorio Óptico Visualizamos

A PROPÓSITO DE CASOS COMPLEJOS CON LENTES PROGRESIVOS
@Soylatinaconvision
CONTACTO
© 2025. Todos los derechos reservados. Visión Latina LLC


